糖質制限食は是か非か
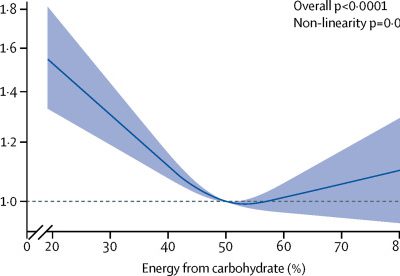
近年ブームの糖質制限食ですが、海外で有名な医学雑誌Lancetに15,000人に及ぶ45-64歳の人を25年間追跡して炭水化物の摂取量と死亡率を調べた前向きコホート研究が発表されています。Seidelmann,SB,et al.The Lancet Public Health 2018,3:e419-428
これによると一番死亡率が低かったのが50%を炭水化物で摂るグループで、あとは高くても、低くても死亡率が上昇するという結果でした。過剰な糖質制限食の長期的な安全性については結論が出ていませんが、栄養摂取量は糖質、脂質、タンパク質のバランスを考えないとなりません。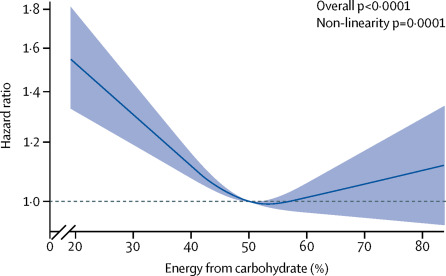
知っていますか三次喫煙
タバコの害についてタバコの副流煙による受動喫煙はよく知られていますが、新しい概念として三次喫煙(サードハンドスモーク)があります。タバコ由来のニコチンや化学物質は、喫煙者の毛髪や衣類、部屋や自動車のソファやカーペット、カーテンなどの表面に付着して残留することが知られています。それが反応、再放散したものが汚染源になり、三次喫煙が発生すると考えられています。部屋で過ごす時間が長い乳幼児などでは三次喫煙による影響が懸念されます。
車や部屋の内部に残留するタバコのニコチンが、大気中の亜硝酸と反応して発がん物質であるニトロソアミンがつくられることが示されています1)。またカリフォルニア大学リバーサイド校を中心とした研究グループによると、タバコの煙にさらされたコットンのクロスから、赤ちゃんや成人がどれくらいの影響をうけるか推定したところ、受動喫煙に比べサードハンドスモークでうけるニコチンは、赤ちゃんや子供で6.8倍以上、成人で24倍以上となり、さらにニトロソアミンについては、赤ちゃんや子供で16倍以上、成人で56倍以上といわれています2)。
東京オリンピック・パラリンピック開催の前の2020年4月より健康増進法が改正になります。 改正法は望まない受動喫煙(他人のたばこの煙を吸わないこと)を防止することが目的です。
住宅や旅館、ホテルの客室を除くすべての施設や公共交通機関が対象となります。学校や病院、行政機関は敷地全体を禁煙とし、受動喫煙が起きない屋外の決められた場所でしか喫煙できなくなります。
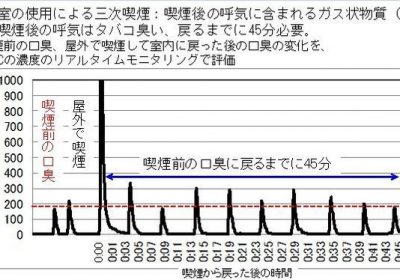
ここで問題になるのが、前述の三次喫煙です。産業医科大学の報告によると、たとえ屋外で喫煙をしたとしても、喫煙前の呼気に戻るのに45分かかると報告しました。これを踏まえて奈良県生駒市が、喫煙した職員は「45分間、エレベーターの利用を禁止」とする受動喫煙対策を2019年4月1日から導入しています。
これからは「タバコの煙」だけでなく「タバコの臭い」にも気を付ける必要があります。
1) Sleiman M et al. Formation of carcinogens indoors by surface-mediated reactions of nicotine with nitrous acid, leading to potential thirdhand smoke hazards. Proc. Natl. Acad. Sci. 107(15):6576-81, 2010.
2) Bahl V et al. Thirdhand cigarette smoke: factors affecting exposure and remediation. PLoS One. 9 (10):e 108258, 2014.

隠れ心房細動に要注意
脳梗塞の原因となる不整脈として心房細動が有名です。心房細動は心原性脳梗塞の原因となりなす。この心原性脳梗塞は脳梗塞の中でも最も重症であり、死亡率も高く、命を取り留めても重い後遺症を残すことが多く、寝たきりの原因になります。脳梗塞による寝たきりの80%は心原性と言われています。
心房細動はいきなり発症するのではなく、最初は数秒間の発作で出現します。これを発作性心房細動といいます。発作性心房細動をくり返すと、慢性化します。
心房細動の患者数は約100万人で、加齢とともに有病率が増加します。この100万人と同程度に心房細動と診断されていない心房細動患者(隠れ心房細動)がいるといわれています。隠れ心房細動というのは不整脈の発作があるにもかかわらず、医療機関に受診した時には不整脈発作はおさまっており心電図で診断できない場合を指します。
この隠れ心房細動の患者の予後を調べた論文があります。結果は隠れ心房細動患者のほうが心房細動と診断された患者より死亡率が高い結果でした。Esato.et.al Chest 2017
下の図のグラフの赤い実線が隠れ心房細動の患者の死亡率です。発作性心房細動(PAF)、持続性心房細動(SAF)のいずれも隠れ心房細動患者の死亡率が高くなっています。
脈がおかしいなと思ったら、一度は循環器専門医に受診してください。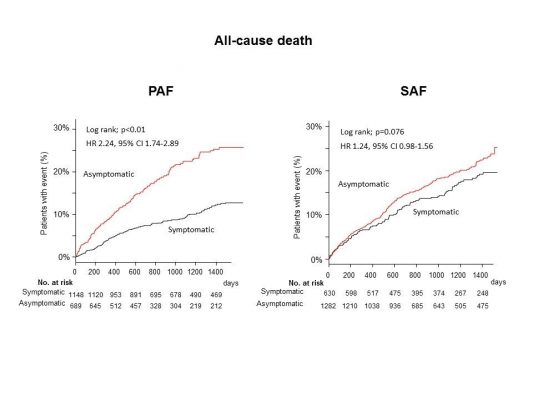
熱中症対策
 暑い日が続いています。
暑い日が続いています。
熱中症予防のため水分補給ですが、スポーツドリンクの中には塩分をたくさん含んでいるものがあり、水分補給に際しては注意してください。塩分をたくさん含むスポーツドリンクは薄めて飲むことをお勧めします。
本日の研修会でも高血圧の講義がありました。巷では高血圧患者に減塩食は必要なしと書かれている本も売れているようですが、日本人は生まれつき塩分に浸されているため、減塩こそが高血圧治療の基本になります。減塩1g/日ごとに収縮期血圧が約1mmHg減少します。
心房細動について
高齢者の脳梗塞の原因で増えている心房細動による脳梗塞について説明します。
心臓の筋肉の中には電気が流れていて、私たちが意識しなくても心臓は規則正しく動くようになっています。しかし、加齢などにより心臓の筋肉が衰えると、心臓の収縮も不規則になることがあります。代表的なものが心房細動で医学的には「絶対性不整脈」といいます。心房細動発症早期はお薬やカテーテル治療などにより、正常の心拍に戻すことは可能です。しかし、自覚症状がなく健康診断などで指摘されることも多く、不整脈そのものの治療が困難なこともあります。現在の脳梗塞の約3分の1が不整脈による心原性の脳梗塞といわれており、最も原因となる不整脈がこの心房細動です。現在は心房細動が見つかると不整脈の治療とともに脳梗塞の予防が重視されています。有名人や芸能人などもこの心原性の脳梗塞で苦しんでいます。脳梗塞の予防には以前はワルファリンという薬しかありませんでした。このお薬は安全に使えますが、薬の効き目を頻繁に採血で確かめないといけないこと、納豆やクロレラ、青汁などは薬の効果を弱めるため食事制限が必要になってきます。近年、食事制限の要らない血栓の予防薬が出てきており、ワルファリンより脳梗塞の予防効果が高く、出血の副作用も少ないため、より安全に使用できます。
下の記事は以前、神戸新聞の健康相談で私が記載した心房細動の説明です。
大腸がんと食生活
近年、大腸がんの患者さんが増えています。大腸がんの発生には遺伝的素因と環境因子が関与していることが知られています。その1つに内臓脂肪型肥満(メタボリック症候群)があります。脂肪細胞から分泌されるアディポネクチンが肥満や内臓脂肪蓄積時に低下し、糖尿病や心臓疾患の危険因子になることはよく知られていますが、アディポネクチンが低下すると大腸がんの発生や増大に関与する報告が増えてきています。大腸がんの予防のため内臓脂肪をためないような食生活と腸内環境の改善のため善玉菌(ビフィズス菌)を増やす目的で乳製品の適度な摂取も望まれます。